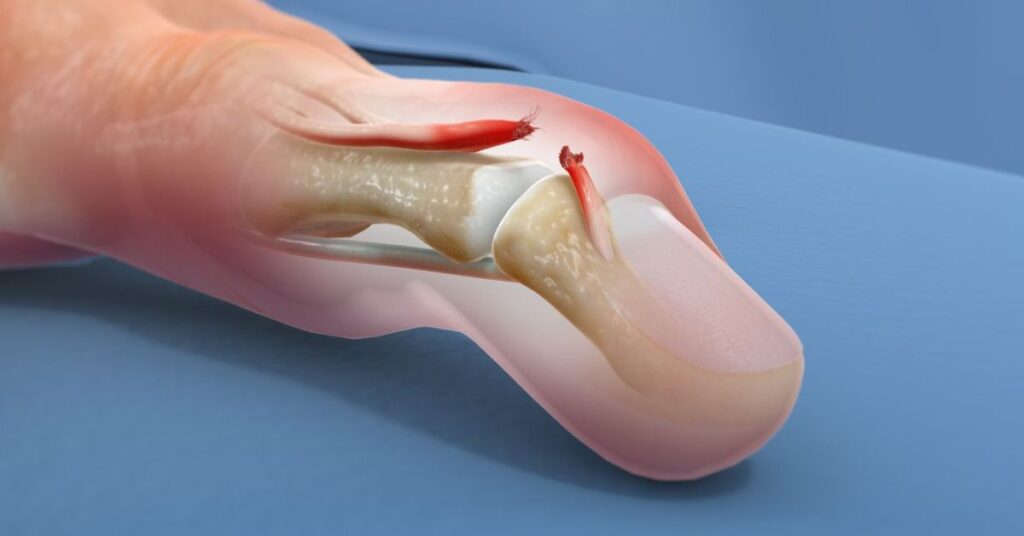
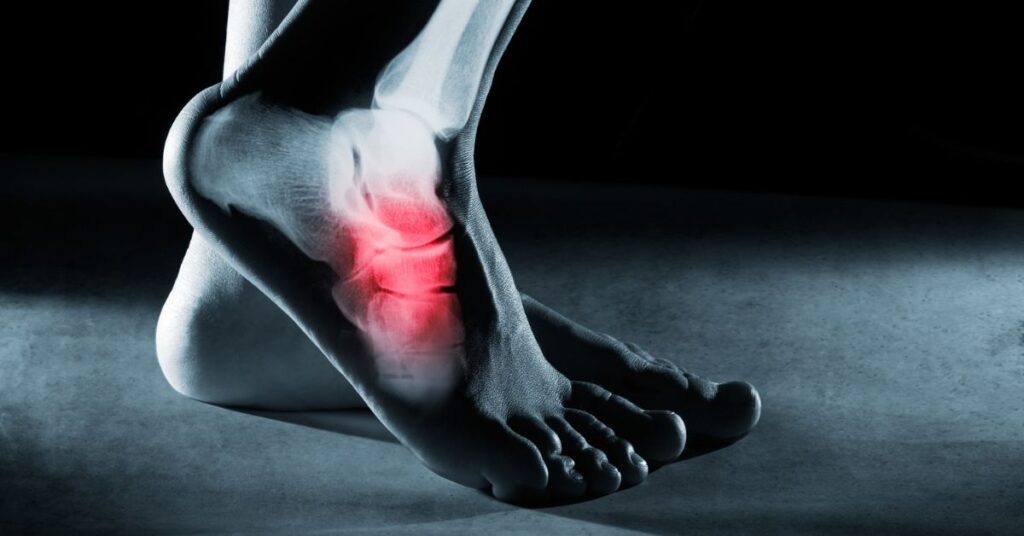
Imaginez une journée ordinaire transformée en parcours d’obstacles. Chaque pas devient calculé, chaque mouvement, une source d’appréhension. La douleur au-dessus du pied, souvent négligée, peut pourtant transformer radicalement notre quotidien. Notre pied, cette merveille d’ingénierie naturelle composée de 26 os, 33 articulations et plus de 100 muscles, tendons et ligaments, supporte quotidiennement une charge équivalente à plusieurs centaines de tonnes cumulées. Est-il surprenant qu’il finisse par protester?
Que vous soyez sportif, professionnel passant des heures debout, ou simplement victime d’une chaussure mal adaptée, la douleur au-dessus du pied ne discrimine personne. Comment différencier une simple gêne passagère d’un problème nécessitant une attention médicale? Quelles sont les véritables causes derrière ce symptôme et, surtout, comment retrouver une démarche légère et confiante?
Ce guide vous dévoile les mystères de cette région anatomique complexe et vous offre les clés pour comprendre, soulager et prévenir ces douleurs qui peuvent transformer un simple trajet en véritable chemin de croix.
Mieux comprendre l’anatomie du dessus du pied pour comprendre d’où vient la douleur
Le dessus du pied, région que les médecins nomment « face dorsale », représente bien plus qu’une simple surface. C’est un territoire stratégique où s’entrecroisent des structures vitales pour notre mobilité.
Comme un pont suspendu repose sur des câbles savamment disposés, le dessus de notre pied fonctionne grâce à un réseau précis de structures interdépendantes :
- La charpente osseuse : Les 5 métatarsiens forment la partie principale, prolongés par les phalanges des orteils, et s’articulent en arrière avec les os du tarse. Cette architecture osseuse supporte 33% de notre poids corporel à chaque pas.
- Les tendons extenseurs : Véritables câbles de transmission, ils parcourent le dessus du pied comme des rivières sinueuses, permettant le mouvement de relèvement des orteils. Le tendon extenseur du gros orteil, à lui seul, supporte une tension équivalente à 3 fois le poids du corps lors de la course.
- Le réseau vasculo-nerveux : L’artère pédieuse, dont vous pouvez sentir le pouls sur le dessus du pied, distribue jusqu’à 100 ml de sang par minute à travers ce territoire, tandis que le nerf péronier superficiel y tisse un réseau sensitif ultrasensible.
Lors de la marche normale, le dessus du pied est soumis à un ballet mécanique précis :
- Phase d’attaque du talon : Le pied est en légère extension, tendons extenseurs détendus.
- Phase d’appui : Les tendons extenseurs commencent à se contracter pour stabiliser les orteils.
- Phase de propulsion : Contraction maximale des extenseurs pour maintenir les orteils en position fonctionnelle.
- Phase d’oscillation : Contraction intense pour relever le pied et éviter qu’il ne traîne au sol.
À chaque kilomètre parcouru, les tendons extenseurs effectuent environ 800 cycles de contraction-relâchement. Est-il étonnant qu’ils finissent parfois par protester?
Principales causes de douleur au-dessus du pied
La douleur au-dessus du pied est rarement un phénomène isolé. Telle une sonnette d’alarme, elle signale généralement un déséquilibre plus profond. Mais qui sont les véritables coupables derrière ce signal d’alerte?
1. Hallux valgus (oignon)
L’hallux valgus (ou « oignon ») affecte principalement le gros orteil, mais comme dans un effet domino, cette déformation perturbe toute la mécanique du pied. La surcharge mécanique se transfère alors aux métatarsiens adjacents qui protestent à leur tour. Environ 23% des adultes entre 18 et 65 ans et jusqu’à 35% des personnes âgées sont concernés.
Symptômes spécifiques :
- Une déformation visible à la base du gros orteil
- Une douleur qui rayonne vers le dessus du pied lors de la marche
- Une difficulté croissante à porter des chaussures classiques
- Une douleur qui s’intensifie progressivement avec le temps et l’activité
Facteurs de risque :
- Prédisposition génétique (risque multiplié par 2 en cas d’antécédent familial)
- Port régulier de chaussures à bout étroit et talon haut
- Pied plat ou hypermobile
- Arthrite rhumatoïde
2. Névrome de Morton
Imaginez un nerf pris en sandwich entre deux os, comprimé à chaque pas comme un câble électrique coincé dans une porte. Le névrome de Morton, généralement situé entre le 3ème et le 4ème métatarsien, peut provoquer des douleurs qui irradient vers le dessus du pied.
Symptômes spécifiques :
- Douleur brûlante ou électrique, souvent décrite comme « une décharge »
- Sensation d’avoir un caillou sous le pied ou de marcher sur un pli de chaussette
- Irradiation vers les orteils et parfois le dessus du pied
- Soulagement temporaire en retirant la chaussure et en massant la zone
Facteurs de risque :
- Port de chaussures à talon haut ou à bout étroit (multipliant le risque par 3)
- Certaines activités sportives comme la course sur terrain dur
- Déformations du pied comme le pied creux (présent chez 60% des patients atteints)
3. Malformations congénitales du pied
Diverses malformations présentes à la naissance peuvent entraîner des douleurs au-dessus du pied à l’âge adulte. Comme une maison construite sur des fondations bancales, ces pieds « différents » génèrent des contraintes anormales.
Types courants :
- Pied bot non ou mal traité (1 naissance sur 1000)
- Coalitions tarsiennes (fusion anormale des os)
- Métatarsus adductus (déviation des métatarsiens vers l’intérieur)
- Pied plat congénital (présent chez 15% de la population)
Symptômes spécifiques :
- Douleur chronique qui s’aggrave avec l’âge
- Déformation visible du pied
- Usure anormale des chaussures (indice révélateur)
- Fatigue rapide lors de la marche ou station debout prolongée
4. Tendinite des extenseurs
La tendinite des extenseurs reste la cause la plus fréquente, touchant jusqu’à 15% des coureurs réguliers. Tel un câble électrique ayant perdu son isolation, le tendon enflammé génère douleur et chaleur à chaque mouvement.
Symptômes spécifiques :
- Douleur exacerbée lorsque vous relevez les orteils contre résistance
- Zone sensible et parfois légèrement gonflée au toucher
- Inconfort qui s’intensifie en début d’activité puis diminue, avant de revenir plus fort après l’effort
- Dans 70% des cas, le simple changement de laçage des chaussures peut déjà apporter un soulagement significatif
Facteurs de risque :
- Port de chaussures trop serrées sur le cou-de-pied
- Surentraînement, notamment dans les sports impliquant la course ou les sauts
- Laçage trop serré des chaussures (pression directe sur les tendons)
- Changement soudain dans l’intensité ou la durée de l’activité physique
5. Fractures de stress
Tel un bâtiment soumis à des microséismes répétés, l’os finit par développer de minuscules fissures qui, ignorées, peuvent évoluer vers une rupture complète. Les métatarsiens, surtout le deuxième et le troisième, en sont les victimes privilégiées.
Symptômes spécifiques :
- Douleur localisée qui s’intensifie progressivement
- Point précis douloureux à la pression directe (signe du pilon positif)
- Gonflement léger mais persistant
- Douleur qui s’aggrave avec l’impact et s’améliore avec le repos
Facteurs de risque :
- Les sportifs augmentant brutalement leur volume d’entraînement (40% des cas)
- Les femmes présentant des troubles hormonaux ou nutritionnels (risque multiplié par 2,6)
- Les personnes ayant un type de pied spécifique (pied creux notamment)
- Densité osseuse diminuée (ostéopénie, ostéoporose)
6. Compression nerveuse
La compression des nerfs du pied peut provoquer des sensations très particulières, comme un courant électrique parcourant le dessus du pied.
Symptômes spécifiques :
- Sensation de brûlure ou d’engourdissement, souvent décrite comme « fourmillements »
- Douleur qui suit un trajet linéaire correspondant au nerf
- Sensations de picotements ou de « décharges électriques »
- Symptômes qui s’aggravent souvent en fin de journée
Facteurs de risque :
- Chaussures à bout étroit ou avec points de pression anormaux
- Pieds plats ou avec arche prononcée (déséquilibre biomécanique)
- Pratique intensive de sports à impact répétitif
- Traumatisme direct sur le trajet du nerf
7. Arthrite
Plusieurs formes d’arthrite peuvent affecter les articulations du pied, transformant chaque pas en épreuve douloureuse.
Arthrite rhumatoïde
- Inflammation symétrique des articulations (souvent les deux pieds)
- Raideur matinale prolongée, parfois plus d’une heure
- Déformation progressive des articulations visible à l’œil nu
- Touche trois fois plus de femmes que d’hommes
Arthrose
- Douleur qui s’intensifie après l’activité, en fin de journée
- Raideur après période d’immobilité, mais brève (moins de 30 minutes)
- Craquements dans les articulations (crépitements) perceptibles
- Augmente avec l’âge (présente chez 70% des plus de 65 ans)
Goutte
- Crises douloureuses soudaines et intenses, souvent nocturnes
- Rougeur et chaleur de l’articulation affectée, ressemblant à une infection
- Touche plus fréquemment les hommes après 40 ans
- Souvent déclenchée par certains aliments ou boissons (viandes, crustacés, alcool)
8. Contusions et traumatismes directs
Les blessures par impact direct sur le dessus du pied peuvent laisser des séquelles douloureuses persistantes.
Symptômes spécifiques :
- Ecchymose visible (bleu) évoluant vers le jaune-verdâtre
- Gonflement immédiat, parfois impressionnant
- Douleur aiguë suite à l’impact, pouvant persister plusieurs semaines
- Difficulté à supporter du poids sur le pied ou à enfiler une chaussure
9. Syndrome du compartiment antérieur
Cette condition méconnue mais redoutable survient lorsque la pression augmente dans les compartiments musculaires du pied et de la jambe.
Symptômes spécifiques :
- Douleur intense et sensation de pression « comme dans un étau »
- Engourdissement ou picotements progressifs
- Faiblesse musculaire rendant difficile le relèvement du pied
- Dans les cas graves, pâleur du pied et douleur au repos
Facteurs de risque :
- Activités physiques intenses et prolongées sur terrain dur
- Traumatisme récent avec saignement interne
- Retour trop rapide à l’activité après une blessure
- Port de chaussures trop serrées limitant la circulation
10. Problèmes vasculaires
Des troubles de la circulation sanguine peuvent provoquer des douleurs trompeuses au-dessus du pied.
Thrombose veineuse superficielle
- Rougeur le long d’une veine visible sous la peau
- Sensibilité et chaleur au toucher le long de ce trajet
- Cordon veineux palpable, dur et douloureux
- Apparition souvent suite à une immobilisation prolongée
Insuffisance veineuse
- Gonflement qui s’aggrave progressivement au cours de la journée
- Sensation de lourdeur et de tension inconfortable
- Décoloration de la peau à long terme (brunâtre)
- Amélioration notable en position jambes surélevées
11. Complications liées à la grossesse
La grossesse transforme le corps d’une femme, y compris ses pieds. L’augmentation du volume sanguin (jusqu’à 50%), la rétention d’eau et les changements hormonaux créent un environnement propice aux douleurs podales.
Mécanismes spécifiques :
- Rétention d’eau et œdème généralisé, particulièrement marqué aux extrémités
- Relâchement ligamentaire dû aux hormones (notamment relaxine)
- Modification de la démarche et du centre de gravité créant des contraintes inhabituelles
- Prise de poids rapide augmentant la pression sur les pieds de 15 à 25%
Symptômes spécifiques :
- Gonflement progressif au cours de la journée, souvent asymétrique
- Sensation de lourdeur et de tension, comme si les chaussures rétrécissaient
- Élargissement permanent du pied (de près d’un demi-point en moyenne)
- Douleur qui s’aggrave en fin de journée et s’améliore après une nuit de repos
12. Neuropathie diabétique
Tel un saboteur silencieux, le diabète endommage progressivement les nerfs et les vaisseaux sanguins du pied. La neuropathie diabétique touche jusqu’à 50% des patients après 10 ans d’évolution de la maladie.
Symptômes spécifiques :
- Douleurs à type de brûlures ou de décharges électriques, souvent nocturnes
- Sensations paradoxales : hyper-sensibilité à certains stimuli et perte de sensibilité à d’autres
- Perte progressive de sensibilité au toucher, créant un risque de blessures inaperçues
- Troubles trophiques (peau sèche, callosités anormales)
Complications :
- Risque d’ulcérations non ressenties qui s’infectent facilement
- Diminution de la perception des traumatismes mineurs
- Déformations progressives du pied (pied de Charcot) par destruction articulaire indolore
- Troubles circulatoires associés retardant la cicatrisation
13. Myopathie dégénérative
Les troubles musculaires dégénératifs peuvent affecter les muscles du pied et provoquer des douleurs au-dessus du pied, comme un moteur qui s’use prématurément.
Symptômes spécifiques :
- Faiblesse musculaire progressive, remarquée d’abord à l’effort puis au repos
- Atrophie visible des muscles du pied, particulièrement sur le dessus
- Crampes et fasciculations (petites contractions involontaires visibles sous la peau)
- Déformations secondaires du pied (orteils en griffe, pied tombant)
Caractéristiques des symptômes selon le moment où ils sont ressentis

Notre corps nous parle à travers ses symptômes. Comme un langage codé, la douleur au-dessus du pied s’exprime différemment selon sa cause, son intensité et surtout, le moment où elle se manifeste. Savez-vous décrypter ces messages?
Douleur au-dessus du pied au repos
Une douleur qui persiste même au repos peut indiquer :
- Un processus inflammatoire actif (arthrite, tendinite aiguë)
- Une fracture de stress avancée
- Une compression nerveuse
- Des problèmes vasculaires (thrombose, ischémie)
- Une infection ou un abcès
Caractéristiques typiques :
- Souvent plus intense la nuit
- Peut réveiller le patient
- Généralement associée à une chaleur locale et un gonflement
- Suggère une pathologie plus sévère nécessitant une attention médicale
Douleur au-dessus du pied en marchant
La douleur qui apparaît ou s’intensifie pendant la marche peut suggérer :
- Une tendinite des extenseurs
- Une arthrose débutante
- Une fracture de stress à un stade précoce
- Un conflit entre chaussure et structures anatomiques
- Une bursite
Caractéristiques typiques :
- S’accentue progressivement au cours de la marche
- Peut diminuer après une période d’échauffement puis réapparaître
- Souvent soulagée par le repos
- Localisation souvent précise que le patient peut indiquer du doigt
Douleur au-dessus du pied en courant ou lors d’activités sportives
Les douleurs qui apparaissent spécifiquement pendant les activités à impact plus important suggèrent :
- Une fracture de stress au stade initial
- Une tendinite due à la surutilisation
- Un syndrome du compartiment antérieur
- Un conflit biomécanique accentué par l’impact
- Une instabilité ligamentaire
Caractéristiques typiques :
- Début généralement progressif, augmentant avec la durée de l’activité
- Peut forcer à l’arrêt de l’activité dans les cas sévères
- Disparaît généralement au repos mais réapparaît rapidement à la reprise
- Souvent associée à une adaptation de la foulée ou de la technique sportive
Douleur au-dessus du pied en début de journée
Une douleur plus intense au lever ou après une période d’immobilité suggère :
- Une arthrite inflammatoire (arthrite rhumatoïde)
- Une enthésite (inflammation des insertions tendineuses)
- Une fasciite plantaire (bien que principalement sous le pied, peut irradier)
Caractéristiques typiques :
- Raideur matinale associée
- Amélioration après « dérouillage » et mise en mouvement
- Récidive après des périodes d’immobilité même courtes
- Souvent bilatérale dans les maladies systémiques
Douleur au-dessus du pied en fin de journée
Les douleurs qui s’intensifient en fin de journée suggèrent :
- Des problèmes veineux ou lymphatiques
- Un œdème postural
- Une fatigue musculaire
- Une surcharge biomécanique cumulative
Caractéristiques typiques :
- Associée à un gonflement visible
- Soulagée par l’élévation des jambes
- Plus marquée les jours d’activité prolongée
- Souvent accompagnée de sensation de lourdeur ou de tension
Douleur au-dessus du pied intermittente
Les douleurs qui vont et viennent sans schéma clair peuvent indiquer :
- Une instabilité articulaire
- Une subluxation des tendons extenseurs
- Un pincement nerveux positionnel
- Des problèmes vasculaires transitoires
Caractéristiques typiques :
- Déclenchée par certains mouvements ou positions spécifiques
- Disparaît spontanément ou après changement de position
- Peut être associée à des claquements ou ressauts
- Difficile à reproduire lors de l’examen clinique
Diagnostic des douleurs au-dessus du pied
Face à une douleur persistante au-dessus du pied, la démarche diagnostique ressemble à une véritable enquête policière. Chaque indice compte pour résoudre ce mystère anatomique.
Consultation médicale
Le premier contact avec le médecin ou le podologue est crucial. Les experts affirment que l’interrogatoire permet à lui seul d’orienter vers le bon diagnostic dans plus de 70% des cas.
- Un interrogatoire médical complet :
- « Quand la douleur a-t-elle commencé exactement? » (Date précise ou installation progressive)
- « Avez-vous modifié récemment votre activité physique ou vos chaussures? »
- « La douleur vous réveille-t-elle la nuit? »
- « Pouvez-vous montrer précisément avec un doigt où se situe la douleur? »
- « Avez-vous remarqué un gonflement ou une rougeur? »
- Un examen clinique :
- L’inspection : Recherche d’un gonflement du pied, d’une rougeur, d’une déformation ou d’une anomalie de la voûte plantaire.
- La palpation : Localisation précise des points douloureux, évaluation de la chaleur locale et de la mobilité des articulations.
- Les tests dynamiques : Mouvements actifs et passifs pour reproduire la douleur et évaluer l’amplitude articulaire.
- L’analyse de la marche : Observation attentive du déroulé du pas et des éventuelles compensations.
Saviez-vous que l’examen clinique permet de détecter une fracture de stress avec une précision de 88% lorsqu’il est réalisé par un praticien expérimenté?
Examens complémentaires
Lorsque l’examen clinique ne suffit pas, les technologies d’imagerie permettent d’explorer les structures internes du pied :
- Radiographie standard : Première ligne d’investigation, elle visualise les structures osseuses mais reste limitée pour les tissus mous et les fractures de stress précoces (sensibilité d’environ 30% seulement dans les deux premières semaines).
- Échographie : Idéale pour l’examen des tendons et des tissus mous, elle permet une évaluation dynamique en temps réel. Non irradiante, elle détecte les tendinites avec une précision de 95%.
- IRM (Imagerie par Résonance Magnétique) : Véritable « gold standard » pour l’imagerie du pied, elle visualise l’ensemble des structures avec une précision inégalée. Elle détecte les fractures de stress dès les premiers jours (sensibilité >90%) bien avant qu’elles n’apparaissent sur les radiographies.
- Scanner : Pour une visualisation précise des structures osseuses complexes, particulièrement utile pour évaluer les malformations congénitales ou les séquelles de fractures.
- Électromyogramme : En cas de suspicion de compression nerveuse ou de neuropathie, il mesure la conduction électrique des nerfs.
- Analyses sanguines : Pour détecter une inflammation, infection ou des maladies systémiques comme la goutte ou certaines formes d’arthrite.
Comment soulager les douleurs au-dessus du pied ?
Qu’elle soit récente ou installée depuis des mois, la douleur au-dessus du pied n’est pas une fatalité. L’arsenal thérapeutique disponible s’apparente à une boîte à outils complète, où chaque instrument répond à un besoin spécifique.
Mesures immédiates à domicile
Face à une douleur récente, les mesures immédiates peuvent faire une différence significative. Le protocole GREC (Glace, Repos, Élévation, Compression) reste la référence en première intention :
- Méthode GREC (ou RICE en anglais) :
- Glaçage : Appliquer de la glace enveloppée dans un tissu fin pendant 15-20 minutes toutes les 2-3 heures. Le froid réduit l’inflammation et l’œdème en diminuant le flux sanguin local de près de 50%.
- Repos : Éviter de solliciter le pied douloureux et limiter la marche. Pour une tendinite, un repos de 3 à 5 jours peut réduire l’inflammation de 60%.
- Élévation : Surélever le pied au-dessus du niveau du cœur pour réduire le gonflement.
- Compression : Utiliser un bandage élastique pour limiter l’œdème (sans trop serrer).
- Massage doux :
- Masser délicatement le dessus du pied avec des mouvements circulaires.
- Utiliser une huile ou crème de massage pour faciliter le glissement.
- Concentrer le massage sur les zones adjacentes à la douleur plutôt que directement dessus.
- Bains de pieds alternés :
- Alterner bain d’eau chaude (38-40°C) pendant 3 minutes.
- Suivre d’un bain d’eau froide (10-15°C) pendant 1 minute.
- Répéter 3-5 fois et terminer par le froid.
- Efficace pour stimuler la circulation sanguine et réduire l’inflammation.
- Étirements doux :
- Flexion et extension lentes des orteils.
- Rotation douce de la cheville dans les deux sens.
- Étirement du mollet en position assise.
Soulagements médicamenteux sans ordonnance
Pour les douleurs légères à modérées, plusieurs options médicamenteuses sont disponibles sans ordonnance :
- Anti-inflammatoires non stéroïdiens (AINS) :
- Ibuprofène (Advil, Nurofen) : 200-400mg toutes les 6-8h
- Naproxène (Alève) : action plus longue, idéal pour les douleurs nocturnes
- Efficaces contre la douleur et l’inflammation
- Respecter la posologie et les contre-indications (problèmes gastriques, rénaux ou cardiaques)
- Analgésiques :
- Paracétamol (Doliprane, Tylenol) : 500-1000mg toutes les 4-6h
- Moins efficace sur l’inflammation mais moins d’effets secondaires
- Option pour les personnes ne pouvant prendre d’AINS
- Crèmes et gels topiques :
- Préparations à base d’AINS (diclofénac, kétoprofène)
- Crèmes à effet refroidissant (menthol)
- Crèmes à effet chauffant (capsaïcine)
- Avantage : action locale avec moins d’effets systémiques
Solutions de maintien et de support
Des solutions externes peuvent offrir un soutien précieux pendant la phase de guérison :
- Strapping (bandage adhésif) :
- Techniques spécifiques selon la pathologie
- Pour la tendinite des extenseurs : bandes en « I » ou en « X » sur le dessus du pied
- Maintien modéré sans immobilisation complète
- À renouveler tous les 2-3 jours
- Chevillère avec support du cou-de-pied :
- Compression légère et soutien
- Particulièrement utile pour les activités quotidiennes
- Choisir une taille adaptée (ni trop serrée, ni trop lâche)
- Coussinets de décharge :
- Coussinets en feutre ou en gel pour protéger les zones sensibles
- Particulièrement utiles en cas de points de pression spécifiques
- À placer stratégiquement selon la localisation de la douleur
Modifications des chaussures
Le choix et l’adaptation des chaussures jouent un rôle crucial dans le soulagement des douleurs :
- Adaptation du laçage :
- Laçage en « fenêtre » : sauter les œillets au niveau de la zone douloureuse
- Laçage parallèle pour réduire la pression sur le cou-de-pied
- Ajuster la tension : plus lâche sur le dessus, plus serré au niveau de la cheville
- Choix de chaussures temporaires :
- Chaussures plus volumineuses avec « boîte à orteils » large
- Modèles à fermeture auto-agrippante ajustable
- Chaussures sans couture sur le dessus du pied
- Sandales ouvertes (pour les cas moins sévères)
- Modifications des semelles :
- Semelles absorbant les chocs (matériaux comme l’EVA ou le gel)
- Supports d’arche pour améliorer la biomécanique
- Élévation du talon pour réduire la tension sur certains tendons
Techniques de physiothérapie à domicile
Des exercices spécifiques peuvent accélérer la guérison et prévenir les récidives :
- Exercices de mobilité :
- Alphabet avec le pied : tracer les lettres de l’alphabet avec l’orteil
- Ramasser une serviette avec les orteils (3 séries de 10 répétitions)
- Rotation de la cheville avec une bande élastique légère
- Renforcement progressif :
- Flexion et extension des orteils contre résistance légère
- Exercices avec bande élastique dans différentes directions
- Transferts de poids contrôlés sur le pied affecté
- Auto-mobilisation articulaire :
- Mobilisation douce des articulations du médio-pied
- Traction légère des orteils
- Mouvements oscillatoires contrôlés
Conclusion
La douleur au-dessus du pied, symptôme aux multiples origines, résulte de la complexité anatomique de cette région où cohabitent os, tendons, ligaments et nerfs. Qu’elle soit liée à une tendinite des extenseurs, une fracture de stress, un hallux valgus, un névrome ou une pathologie systémique, sa prise en charge repose sur quelques principes fondamentaux :
- Un diagnostic précoce et précis, associant examen clinique et imagerie adaptée
- Une approche thérapeutique personnalisée, alliant repos, médicaments, physiothérapie, orthèses et rarement chirurgie
- Une implication active du patient dans le processus de guérison
- Une attention particulière aux facteurs déclenchants, notamment les chaussures inadaptées et les erreurs d’entraînement
- Une prévention efficace par équipement adapté, progression raisonnée et renforcement ciblé
Pour les populations à risque (sportifs, diabétiques, femmes enceintes, personnes âgées), une vigilance accrue et des mesures préventives spécifiques s’imposent. Si la douleur persiste malgré les traitements conservateurs, une réévaluation et une approche multidisciplinaire sont essentielles.
N’oublions pas que nos pieds, souvent négligés, portent littéralement tout le poids de notre vie quotidienne. En prendre soin avant l’apparition des symptômes reste la meilleure stratégie pour préserver notre mobilité et notre qualité de vie à long terme.