Chaque année en France, plus de 150 000 personnes bénéficient d’une pose de stent coronaire. Dans les salles d’attente des cardiologues, une question revient sans cesse : « Ce stent va-t-il me faire vivre plus longtemps ? » C’est une interrogation légitime qui mérite une réponse nuancée, basée sur l’expérience clinique et les données scientifiques les plus récentes. Car derrière les chiffres et les statistiques, il y a surtout des femmes et des hommes qui s’inquiètent pour leur avenir après cet épisode cardiaque.
Qu’est-ce qu’un stent ?
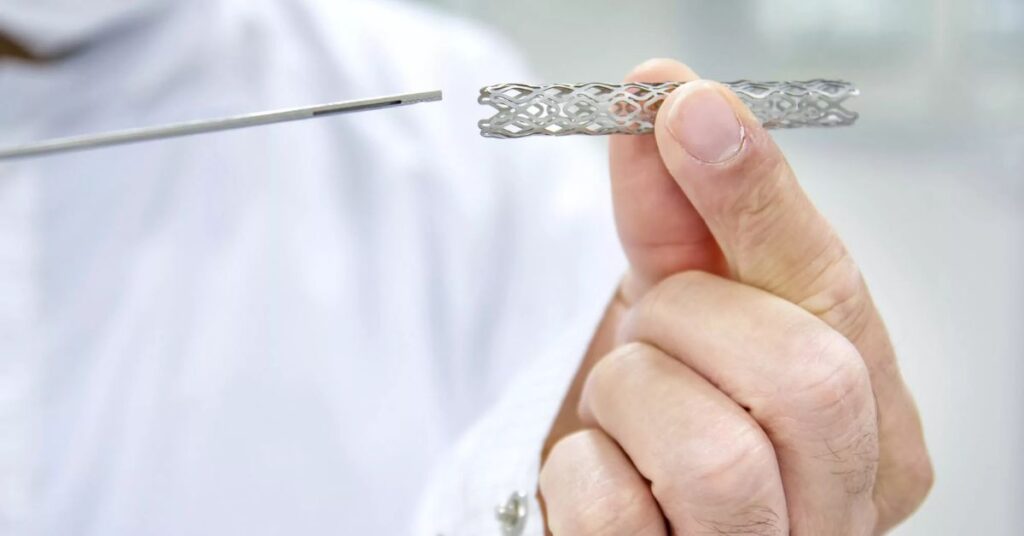
Un stent coronaire est essentiellement un petit tube grillagé placé dans une artère du cœur rétrécie ou bouchée. Il s’agit d’une sorte de tuteur qui maintient l’artère ouverte, permettant au sang de circuler normalement vers le muscle cardiaque.
Les cardiologues utilisent généralement des stents de quelques millimètres de diamètre et jusqu’à 3 centimètres de longueur. La technologie a énormément progressé ces dernières années – le passage des simples tubes métalliques à des dispositifs beaucoup plus sophistiqués, fabriqués en alliages spéciaux comme le chrome-cobalt, capables de libérer des médicaments qui réduisent le risque de nouvelle obstruction.
Les stents se déclinent en plusieurs variétés, chacune avec ses spécificités :
- Stents métalliques nus (BMS) : les pionniers, simples mais efficaces
- Stents à élution médicamenteuse (DES) : les plus répandus aujourd’hui, libérant progressivement des substances anti-prolifératives
- Stents biorésorbables : la nouvelle génération qui disparaît progressivement après avoir accompli sa mission
Pourquoi est-il posé ?
Les cardiologues posent des stents dans deux situations principales, très différentes l’une de l’autre.
La première situation est l’urgence : l’infarctus du myocarde. Le patient arrive souvent en ambulance, avec une douleur thoracique intense. Une artère coronaire est complètement bouchée par un caillot. L’équipe médicale doit agir vite, très vite. Dans les meilleurs centres, l’objectif est un délai de moins de 90 minutes entre l’arrivée du patient et l’ouverture de l’artère. L’histoire d’un chauffeur de taxi de 52 ans, arrivé un matin à 4h avec une douleur débutée depuis seulement 30 minutes, illustre bien cette réalité. Son artère a été débloquée et stentée en moins d’une heure – aujourd’hui, 12 ans plus tard, il mène une vie normale.
La seconde situation est moins dramatique : l’angine de poitrine stable. Le patient ressent des douleurs à l’effort, en montant les escaliers ou en marchant rapidement. Ces symptômes sont le signe d’artères coronaires rétrécies, qui ne fournissent pas assez de sang quand le cœur travaille davantage. Dans ce cas, le médecin a le temps de discuter des options. Le stent permet souvent de soulager efficacement ces symptômes et d’améliorer considérablement la qualité de vie.
Dans les deux cas, l’objectif reste identique : garantir que le moteur vital de notre organisme reçoive son carburant essentiel – le sang riche en oxygène.
Quel est l’âge moyen d’une pose de stent ?
Dans les années 90, les patients recevant des stents étaient essentiellement des hommes de 60-70 ans. Aujourd’hui, le panorama a complètement changé.
L’âge moyen des patients se situe actuellement autour de 65-67 ans, mais deux tendances contradictoires sont observées :
- Des patients de plus en plus jeunes : Les cardiologues voient maintenant régulièrement des quadragénaires dans les salles de cathétérisme. Des cas de patients de 38 ans – cadres stressés, fumeurs, avec une alimentation déséquilibrée – ne sont plus rares. Cette tendance s’est accélérée avec +18% de patients entre 40 et 55 ans ces dix dernières années.
- Des patients de plus en plus âgés : Parallèlement, des patients de 85, 90, voire 95 ans bénéficient couramment de cette procédure. Des nonagénaires ont reçu un stent pour un infarctus et ont pu fêter leur centenaire en bonne santé relative. La technique s’est tellement améliorée que l’âge n’est plus une contre-indication.
Les hommes développent généralement des problèmes coronariens entre 60 et 65 ans, tandis que les femmes sont relativement protégées jusqu’à la ménopause, avec une apparition plutôt entre 68 et 73 ans.
Le paradoxe actuel est frappant : d’un côté nos modes de vie détériorent notre santé cardiovasculaire plus précocement, de l’autre nos techniques permettent de traiter des patients autrefois considérés comme trop fragiles.
Quelle est l’espérance de vie d’un stent coronaire ?
Combien de temps ce petit gardien métallique restera-t-il efficace dans votre artère ? Cette question, légitime, mérite un éclairage précis car elle conditionne souvent l’adhésion au traitement.
La durée de vie fonctionnelle d’un stent dépend de plusieurs facteurs, notamment sa génération technologique :
| Type de stent | Taux de resténose | Durée de vie fonctionnelle estimée |
|---|---|---|
| Stent métallique nu (1ère génération) | 20-30% à 1 an | 10-15 ans |
| Stent à élution médicamenteuse (2ème génération) | 5-10% à 5 ans | 15-20+ ans |
| Stent à élution médicamenteuse (dernière génération) | 3-5% à 5 ans | 20+ ans (estimé) |
| Stent biorésorbable | Variable selon modèles | Se résorbe en 2-3 ans |
La « défaillance » d’un stent survient principalement par deux mécanismes :
- La resténose : prolifération excessive de cellules musculaires lisses à l’intérieur du stent
- La thrombose : formation d’un caillot sanguin sur le stent
La bonne nouvelle ? Les stents modernes à élution médicamenteuse ont drastiquement réduit ces risques. Les données de suivi les plus récentes montrent que plus de 90% des stents de dernière génération restent pleinement fonctionnels après 10 ans d’implantation.
Est-ce grave d’avoir des stents ?
« Docteur, est-ce que c’est grave ? » Cette question, posée avec anxiété par de nombreux patients après l’annonce d’une pose de stent, révèle les craintes associées à cette intervention. Mais que signifie réellement vivre avec un ou plusieurs stents dans ses artères coronaires ?
Avoir un stent n’est pas en soi « grave » – c’est plutôt la solution à un problème grave. À l’image d’une béquille qui aide à marcher après une fracture, le stent soutient une artère fragilisée. Ce qui mérite attention, c’est la maladie sous-jacente : l’athérosclérose coronarienne.
Les raisons d’être optimiste :
- Près de 98% des procédures se déroulent sans complication majeure
- Les techniques d’implantation sont aujourd’hui hautement standardisées
- Des millions de personnes mènent une vie normale avec des stents
- La majorité des activités quotidiennes peut être reprise rapidement
Les points de vigilance :
- La nécessité d’un traitement antiagrégant plaquettaire prolongé
- L’importance d’un suivi médical régulier
- Le risque faible mais réel de resténose ou thrombose
- La persistance de la maladie coronarienne dans d’autres segments artériels
En réalité, le stent devrait être perçu non comme une sentence mais comme un nouveau départ, une opportunité de repenser son mode de vie pour ralentir la progression de l’athérosclérose. Cette perspective transforme une intervention potentiellement angoissante en une chance de reconquérir sa santé cardiovasculaire.
Quels sont les inconvénients d’un stent ?
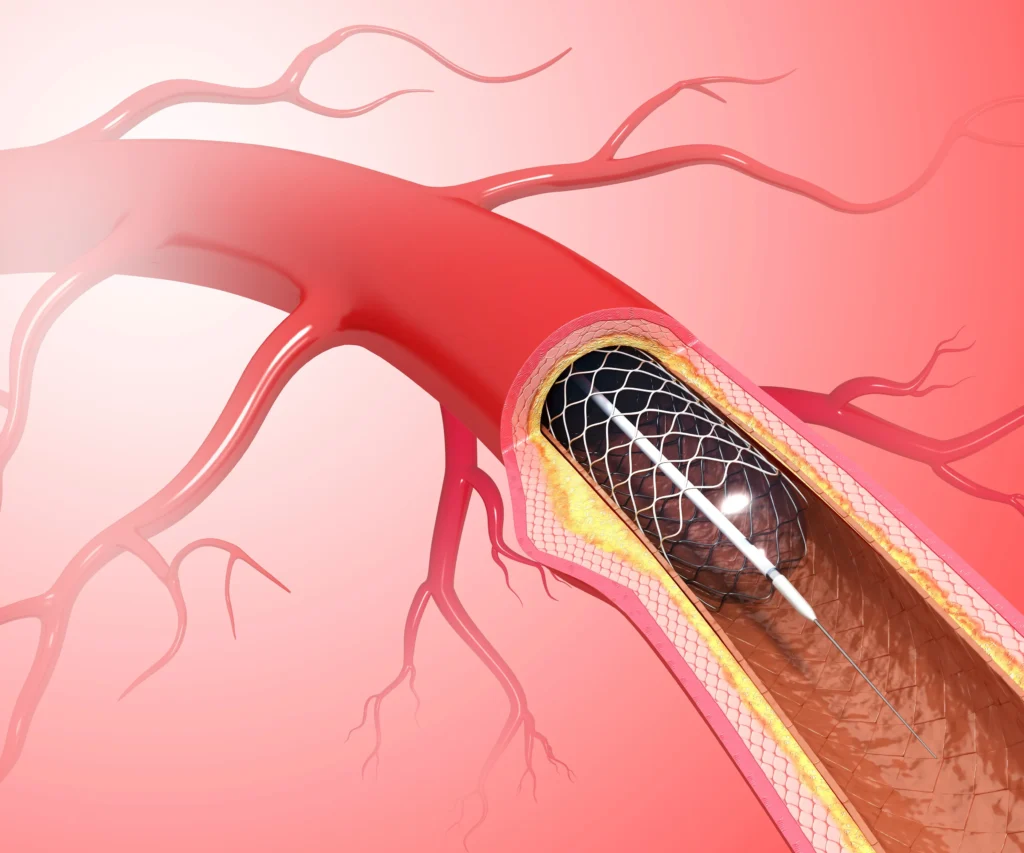
Derrière l’apparente simplicité de cette prothèse endovasculaire se cachent quelques désagréments que tout patient devrait connaître avant de s’engager sur cette voie. Car si le stent constitue souvent la meilleure option, il n’est pas exempt d’inconvénients.
Les complications immédiates, bien que rares, peuvent survenir pendant ou juste après l’intervention :
- Saignement au point de ponction : 5% des cas, généralement sans gravité
- Réaction allergique au produit de contraste : 0,5-2% des patients
- Arythmies transitoires : 2-3% des procédures
- Complications graves (perforation, AVC, infarctus) : moins de 1%
Sur le moyen terme, les contraintes s’articulent principalement autour du traitement :
- Nécessité d’une bithérapie antiplaquettaire pendant 6 à 12 mois
- Risque accru de saignement, notamment digestif ou lors de traumatismes
- Précautions spécifiques avant interventions chirurgicales ou dentaires
- Contrôles médicaux réguliers, avec leur lot d’examens
Le long terme apporte son lot de préoccupations spécifiques :
- Risque de resténose intra-stent, particulièrement dans les 6-18 premiers mois
- Possibilité de thrombose très tardive, complication rare mais potentiellement grave
- Difficulté accrue pour d’éventuelles interventions coronaires futures
- Incertitudes sur la durée de vie très prolongée (>20 ans) des dispositifs actuels
Ces inconvénients doivent cependant être mis en perspective avec les risques bien plus considérables de laisser une artère coronaire significativement rétrécie sans traitement. Le bénéfice/risque penche très clairement en faveur de l’intervention, particulièrement dans les situations d’urgence comme l’infarctus du myocarde.
Impact du stent sur l’espérance de vie
« Ce stent va-t-il me faire vivre plus longtemps ? » C’est la question que les patients posent systématiquement. Et la réponse commence toujours par : « Ça dépend… »
Car oui, l’effet d’un stent sur l’espérance de vie varie énormément selon la situation. Les cardiologues expérimentés l’ont observé au fil de décennies de pratique.
Dans le cas d’un infarctus, l’impact est indéniable et souvent spectaculaire. Des patients arrivent inconscients aux urgences et reprennent une vie normale quelques jours plus tard. Les chiffres le confirment : la mortalité à 30 jours est réduite de 30 à 50% par rapport à l’absence de revascularisation. C’est l’une des plus grandes réussites de la médecine moderne.
En revanche, pour l’angor stable, c’est plus nuancé. Le stent soulage efficacement les symptômes – les patients peuvent reprendre une activité physique, monter des escaliers sans douleur, retrouver une vie sociale. Mais son impact sur la durée de vie elle-même est plus modeste. Ici, le bénéfice principal est la qualité de vie retrouvée.
Les médecins expliquent toujours à leurs patients : le stent traite une obstruction localisée, mais pas la maladie coronarienne dans son ensemble. C’est pourquoi le traitement médicamenteux et surtout les changements de mode de vie restent absolument essentiels.
Stent et espérance de vie à 50 ans
Quand un stent est posé à un patient de 50 ans, la situation est particulière : une maladie coronarienne précoce, souvent agressive, chez quelqu’un qui a encore potentiellement 30 ou 40 ans de vie devant lui.
L’histoire de Pierre, 48 ans, directeur commercial, qui a fait un infarctus en pleine réunion, est révélatrice. Après la pose du stent, son cardiologue lui a dit cette phrase que beaucoup de médecins répètent : « Ce n’est pas le stent qui va déterminer votre espérance de vie, c’est ce que vous allez faire à partir de maintenant. »
Voici ce que montrent les données de suivi sur 15 ans :
- Les patients qui ne changent rien à leur mode de vie perdent en moyenne 7 à 12 ans d’espérance de vie malgré le stent
- Ceux qui modifient radicalement leurs habitudes limitent cette perte à seulement 1-3 ans
Le tabac est l’ennemi public numéro un. Des patients gagnent 5 à 7 ans d’espérance de vie simplement en arrêtant de fumer après leur stent. La baisse du cholestérol LDL de 1 mmol/L ajoute environ 2 ans. L’activité physique régulière (30 minutes, 5 fois par semaine) apporte 2 à 3 années supplémentaires.
Pierre a tout changé : arrêt du tabac, sport régulier, alimentation équilibrée. Quinze ans plus tard, ses artères sont plus propres qu’avant son infarctus. À l’inverse, trop de patients reviennent pour un second, puis un troisième stent parce qu’ils n’ont rien changé à leur mode de vie.
Stent et espérance de vie à 60 ans
À la soixantaine, âge moyen d’implantation d’un stent coronaire en France, le tableau se modifie sensiblement. La maladie coronarienne s’intègre désormais dans un processus plus global de vieillissement vasculaire.
Pour ces patients, l’impact du stent sur l’espérance de vie varie selon le contexte clinique :
- Syndrome coronarien aigu : gain d’espérance de vie moyen de 2,5 à 4 ans
- Angor stable : gain modeste de 0,5 à 2 ans, essentiellement chez les patients symptomatiques
Les données issues du registre national FAST-MI révèlent que 82% des sexagénaires ayant bénéficié d’un stent pour infarctus sont encore en vie 10 ans plus tard, contre 63% pour les patients traités médicalement seuls dans les années pré-stent.
La participation à un programme structuré de réadaptation cardiaque après stent améliore significativement ce pronostic, avec une réduction supplémentaire de la mortalité de 20 à 30%. Pourtant, seulement 30% des patients éligibles y participent effectivement – un paradoxe médical qui souligne l’importance de l’accompagnement post-intervention.
À 60 ans, les comorbidités commencent également à peser dans la balance pronostique : diabète, insuffisance rénale modérée et bronchopneumopathie chronique limitent partiellement le bénéfice du stent sur l’espérance de vie.
Stent et espérance de vie à 70 ans
L’implantation d’un stent chez un septuagénaire s’inscrit dans une réflexion gériatrique plus large, où qualité de vie et autonomie fonctionnelle deviennent des objectifs aussi importants que la longévité pure.
À cet âge, les bénéfices du stent sur l’espérance de vie se révèlent plus contrastés :
- Après un infarctus : gain moyen de 1,5 à 3 ans d’espérance de vie
- Dans l’angor stable : avantage principalement symptomatique, avec gain modeste de 0,5 à 1 an
L’impact relatif est cependant plus important qu’il n’y paraît. Les analyses de survie montrent que chez les septuagénaires revascularisés par stent après un syndrome coronarien aigu, la mortalité cardiovasculaire à 5 ans est réduite d’environ 40% par rapport au traitement médical seul.
Des facteurs spécifiques à cette tranche d’âge modulent le bénéfice :
- Fragilité gériatrique : réduit significativement l’avantage sur la survie
- Fonction rénale : déterminant majeur du pronostic à long terme
- Statut cognitif : influence l’observance thérapeutique et donc l’efficacité
Les études de qualité de vie montrent que 76% des septuagénaires retrouvent leur niveau d’activité antérieur après stent, contre seulement 42% sous traitement médical seul pour angor stable – un argument de poids dans la balance décisionnelle.
Stent et espérance de vie à 80 ans
Autrefois considérée comme exceptionnelle, l’implantation de stents chez les octogénaires représente aujourd’hui près de 15% des procédures coronaires. Mais que peut-on raisonnablement espérer à un âge où l’espérance de vie moyenne est déjà limitée ?
La question se pose différemment pour ces patients, chez qui la qualité des années restantes prime souvent sur leur nombre. Néanmoins, les données récentes sont encourageantes :
- Dans le contexte de l’infarctus aigu : réduction de la mortalité à 1 an de 50 à 65%
- Pour l’angor invalidant : amélioration significative de l’autonomie fonctionnelle
L’espérance de vie après stent chez un octogénaire dépend largement de son « âge physiologique » plutôt que chronologique :
- Patient octogénaire « robuste » : gain potentiel de 1 à 2,5 ans
- Patient octogénaire « fragile » : bénéfice limité à 0,5-1 an, mais amélioration de la qualité de vie
L’évaluation gériatrique standardisée avant l’intervention devient cruciale dans cette tranche d’âge pour identifier les patients susceptibles de tirer le meilleur bénéfice de la procédure.
Un aspect souvent négligé concerne l’impact psychologique positif : la disparition des symptômes angineux réduit l’anxiété et améliore significativement le bien-être perçu, facteur désormais reconnu comme prédicteur indépendant de longévité chez les personnes âgées.
Stent vs pontage coronarien : impact comparatif sur l’espérance de vie
Face à une maladie coronarienne sévère, deux champions s’affrontent dans l’arène thérapeutique : le stent, élégant et mini-invasif, contre le pontage, plus robuste mais plus traumatisant. Lequel offre réellement le meilleur espoir de longévité ?
Cette question, au cœur de nombreuses études comparatives, révèle des réponses nuancées selon le profil du patient et l’anatomie coronaire. Le duel technologique se joue sur plusieurs rounds :
Premier round : l’efficacité immédiate
- Stent : récupération rapide, hospitalisation courte (2-3 jours)
- Pontage : convalescence plus longue (6-8 semaines), mais revascularisation plus complète
Deuxième round : la durabilité
- Stent : risque de resténose et nécessité potentielle de réintervention (10-15% à 5 ans)
- Pontage : meilleure perméabilité à long terme, surtout avec les greffons artériels
Round décisif : l’impact sur l’espérance de vie
Pour certains profils de patients, les différences sont significatives :
| Profil clinique | Avantage stent | Avantage pontage | Différence d’espérance de vie |
|---|---|---|---|
| Maladie monotronculaire simple | ✓ | Équivalents | |
| Maladie bitronculaire sans atteinte proximale de l’IVA | ✓ | Équivalents | |
| Maladie tritronculaire complexe | ✓ | +1.5 à 2.5 ans pour le pontage | |
| Atteinte du tronc commun | ✓ | +2 à 3 ans pour le pontage | |
| Diabétiques avec atteinte multitronculaire | ✓ | +3 à 4 ans pour le pontage | |
| Patients >80 ans | ✓ | Bénéfice stent sur qualité de vie |
Les grandes études comme SYNTAX, FREEDOM et EXCEL ont confirmé l’avantage du pontage en termes de survie à long terme pour les anatomies complexes, tandis que le stent reste compétitif pour les atteintes plus limitées.
Ce match n’est pas à somme nulle : l’approche hybride combinant pontage pour les vaisseaux majeurs et stents pour les lésions secondaires représente une stratégie prometteuse, offrant potentiellement le meilleur des deux mondes.
La décision finale doit résulter d’une discussion pluridisciplinaire (« Heart Team ») et d’une décision partagée avec le patient, prenant en compte non seulement l’espérance de vie théorique mais aussi les préférences personnelles et la qualité de vie anticipée.
Vivre avec un stent : impact sur la qualité et l’espérance de vie
Une fois le stent en place, une nouvelle vie commence. Mais comment transformer cette intervention ponctuelle en gain durable d’années de qualité ? L’équation post-stent combine plusieurs variables essentielles qui détermineront le véritable bénéfice à long terme.
Le traitement médicamenteux constitue le premier pilier de cette nouvelle existence. La bithérapie antiplaquettaire (aspirine + inhibiteur P2Y12) forme un bouclier invisible contre la thrombose de stent, complication rare mais potentiellement fatale. Les statistiques sont formelles : une observance rigoureuse du traitement réduit de 75% le risque de complications majeures dans les deux premières années.
Au-delà des médicaments, c’est tout un mode de vie qui se redessine :
- L’arrêt du tabac : priorité absolue qui double l’efficacité du stent sur le long terme
- L’alimentation méditerranéenne : réduit de 30% le risque de récidive d’événement cardiovasculaire
- L’activité physique régulière : 30 minutes quotidiennes améliorent la perfusion coronaire et développent la circulation collatérale
- La gestion du stress : souvent négligée mais fondamentale, l’anxiété chronique multipliant par 1,5 le risque de complications post-stent
La réadaptation cardiaque, véritable « école du cœur », optimise ces changements comportementaux tout en permettant une reprise d’activité progressive et sécurisée. Les chiffres parlent d’eux-mêmes : les patients suivant un programme complet voient leur risque de mortalité cardiovasculaire réduit de 26% sur 5 ans.
Le suivi médical régulier représente un autre facteur déterminant. La surveillance clinique, biologique et parfois fonctionnelle permet d’ajuster les traitements et de détecter précocement toute complication. Les patients assurant scrupuleusement ce suivi présentent un taux de survie supérieur de 22% à 10 ans par rapport à ceux négligeant leurs rendez-vous médicaux.
L’impact psychologique ne doit pas être sous-estimé. La « cardiophobie » post-stent peut limiter la reprise d’activités pourtant bénéfiques. À l’inverse, le déni du risque peut conduire à négliger les mesures préventives essentielles. L’équilibre se trouve dans une vigilance sans anxiété excessive, idéalement soutenue par l’entourage familial.
Vivre avec un stent, c’est finalement adopter une nouvelle philosophie de vie où la conscience de sa fragilité devient paradoxalement source de force et de motivation pour des changements positifs et durables.
Conclusion : stent et perspective de vie
Après des dizaines de milliers de stents posés par les cardiologues interventionnels, une certitude s’impose : un stent n’est pas une fin, mais un début.
Des patients transforment complètement leur vie après cette intervention. Cette enseignante de 62 ans qui, après son stent, s’est mise à la marche nordique, a perdu 18 kilos et encourage maintenant ses collègues à prendre soin de leur cœur. Ou ce retraité de 70 ans qui envoie chaque année une carte postale de ses voyages à son cardiologue – choses qu’il n’aurait jamais pu faire avec son angor invalidant.
Que retenir après tout ce que nous avons vu ensemble ?
Le stent sauve indéniablement des vies dans l’infarctus aigu. Pour l’angor stable, il améliore surtout la qualité de vie. Son impact sur l’espérance de vie dépend fortement de l’âge, des comorbidités et surtout de ce que le patient décide de faire après l’intervention.
Les traitements s’améliorent constamment. Les stents actuels sont incroyablement performants comparés à ceux utilisés il y a 20 ans. Les médecins disposent aussi de meilleurs médicaments d’accompagnement, de meilleures techniques d’implantation.
Mais la plus grande leçon des cardiologues expérimentés est celle-ci : la technologie a ses limites. Des patients avec des stents parfaitement posés reviennent avec de nouveaux problèmes parce qu’ils n’ont pas compris que le stent n’était qu’une réparation locale d’un problème global.
Le conseil pour ceux qui ont un stent ou qui s’apprêtent à en recevoir un : le considérer comme une seconde chance. Arrêter de fumer. Manger mieux. Bouger plus. Gérer le stress. Prendre les médicaments prescrits. Se rendre aux rendez-vous de suivi.
Le cœur mérite cette attention, et chacun mérite ces années de vie supplémentaires que ces changements peuvent offrir. L’expérience clinique le montre quotidiennement : ce n’est pas tant le stent qui change une vie, mais ce que chacun décide de faire après l’avoir reçu.